Imagina la más precisa y compleja cadena de montaje biológica. Su misión no es fabricar un producto cualquiera, sino las células más especializadas y únicas del cuerpo humano: los espermatozoides, portadores de la mitad del código genético necesario para crear una nueva vida. Esta increíble fábrica es el sistema reproductor masculino. Pero su función va más allá de la producción; implica el almacenamiento, transporte y liberación de estas células, así como la síntesis de las hormonas que orquestan todo el proceso y definen características físicas desde la adolescencia. En este material, vamos a hacer un viaje anatómico y fisiológico por este sistema, entendiendo la función de cada órgano, el fascinante proceso de la espermatogénesis y las hormonas que lo gobiernan todo. Un conocimiento esencial para comprender la biología de la reproducción humana.
Anatomía funcional: Los órganos y sus roles específicos
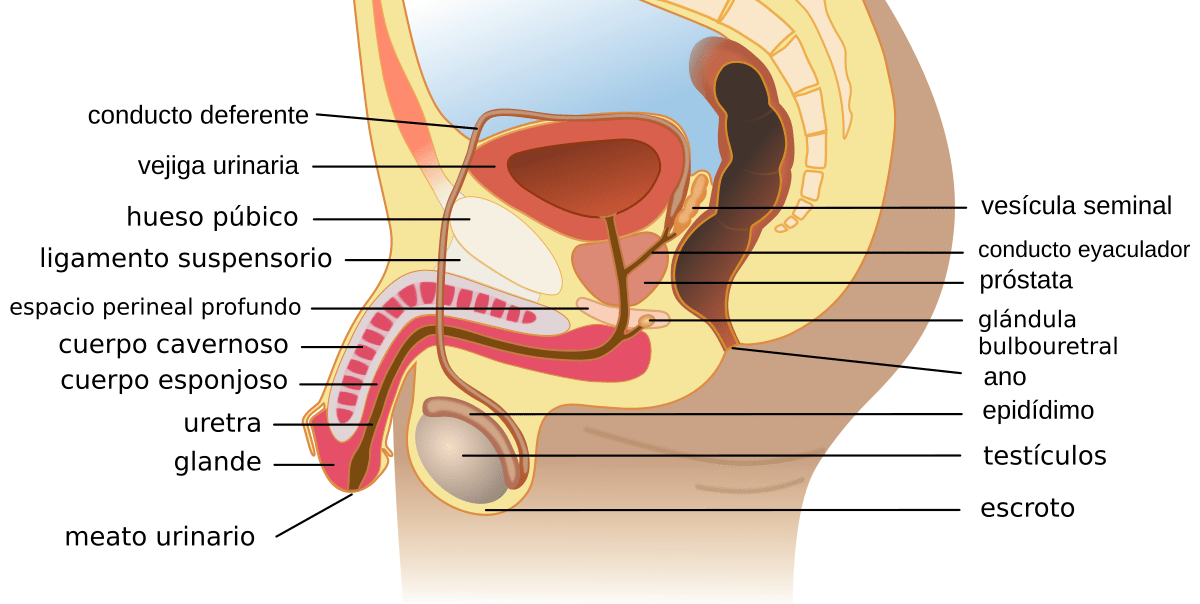
El sistema reproductor masculino se compone de una serie de órganos, algunos externos y otros internos, que trabajan de forma coordinada. Podemos dividirlos en dos grupos principales: los órganos genitales (encargados de la producción y entrega de los gametos) y las glándulas anexas (que producen los fluidos que componen el semen).
Órganos genitales:
- Testículos: Son las gónadas masculinas, dos glándulas ovaladas alojadas en el escroto, una bolsa de piel externa. Su posición fuera de la cavidad abdominal es crucial, ya que necesitan una temperatura unos 2-3 ºC más baja que la corporal para que la producción de espermatozoides sea eficaz. Tienen una doble función esencial: producir espermatozoides (función exocrina) en los túbulos seminíferos, y secretar hormonas, principalmente testosterona (función endocrina) en las células de Leydig.
- Epidídimo: Es un tubo muy largo y enrollado que se sitúa sobre cada testículo. Actúa como la «escuela de maduración» y almacén de los espermatozoides. Aquí, los espermatozoides recién formados adquieren motilidad (capacidad de moverse) y maduran funcionalmente, pudiendo permanecer almacenados varias semanas.
- Conductos deferentes: Son dos conductos musculares que transportan los espermatozoides desde el epidídimo hasta la uretra. Su porción final se ensancha formando la ampolla. Durante la vasectomía, un método anticonceptivo, se cortan y ligan estos conductos.
- Uretra: Es el conducto común para el sistema reproductor y el sistema urinario. Recorre el interior del pene y permite la salida al exterior tanto de la orina como del semen (aunque no simultáneamente, gracias a mecanismos de control).
- Pene: Es el órgano copulador. Está formado por tejido eréctil esponjoso (cuerpos cavernosos y cuerpo esponjoso) que, al llenarse de sangre durante la excitación sexual, provoca la erección, permitiendo la eyaculación (expulsión del semen) y la inseminación.
Las glándulas anexas: Los creadores del semen
El semen no son solo espermatozoides. De hecho, estos constituyen solo entre el 2% y el 5% de su volumen. El resto es el plasma seminal, un fluido nutritivo y protector producido por tres glándulas. Su composición es vital para el éxito reproductivo.
| Glándula | Ubicación | Secreción y Función Principal | Contribución al Semen |
|---|---|---|---|
| Vesículas seminales | Detrás de la vejiga, unidas al conducto deferente. | Producen un fluido rico en fructosa (fuente de energía para los espermatozoides), prostaglandinas y otras sustancias. Es alcalino para neutralizar la acidez de la uretra y la vagina. | Aproximadamente el 60% del volumen total. |
| Próstata | Debajo de la vejiga, rodeando la uretra. | Segrega un líquido lechoso y ligeramente ácido que contiene enzimas (como el PSA, Antígeno Prostático Específico) que licuan el semen tras la eyaculación, liberando a los espermatozoides. | Aproximadamente el 30% del volumen total. |
| Glándulas bulbouretrales (de Cowper) | Debajo de la próstata, conectadas a la uretra. | Secretan un líquido transparente y lubricante justo antes de la eyaculación. Su función es limpiar y lubricar la uretra, neutralizando restos de orina ácida. | Una pequeña cantidad (<5%), el «líquido preseminal». |
Espermatogénesis y regulación hormonal: La fábrica y su director
¿Cómo se fabrican los espermatozoides? Este proceso, llamado espermatogénesis, es uno de los más notables del cuerpo humano. Ocurre en los túbulos seminíferos de los testículos y tarda aproximadamente 72 días en completarse. Es un proceso continuo que produce cientos de millones de espermatozoides cada día.
Las etapas clave son:
- Fase proliferativa: Las espermatogonias (células germinales diploides, 2n) se dividen por mitosis para mantener una reserva.
- Fase meiótica: Algunas espermatogonias entran en meiosis para reducir a la mitad su material genético. Tras la primera división meiótica se forman espermatocitos secundarios (haploides, n), y tras la segunda, espermátides (también haploides).
- Espermiogénesis (fase de diferenciación): Las espermátides, que son células redondas, sufren una transformación radical para convertirse en espermatozoides maduros. Se condensa el núcleo (formando la cabeza), se forma el acrosoma (un capuchón con enzimas para penetrar el óvulo), se alarga el flagelo (la cola para moverse) y se elimina gran parte del citoplasma.
Todo este complejo proceso está dirigido por un eje hormonal preciso que conecta el cerebro con los testículos (Eje Hipotálamo-Hipofisario-Gonadal):
- El hipotálamo secreta la GnRH (hormona liberadora de gonadotrofinas).
- La hipófisis (glándula pituitaria), en respuesta, secreta:
- FSH (Hormona Folículo Estimulante): Estimula la espermatogénesis actuando sobre las células de Sertoli de los túbulos seminíferos.
- LH (Hormona Luteinizante): Estimula a las células de Leydig de los testículos para que produzcan testosterona.
- La testosterona es la hormona clave: es esencial para completar la espermatogénesis, y además es responsable de los caracteres sexuales secundarios (desarrollo muscular, crecimiento del vello facial y corporal, engrosamiento de la voz, etc.) y del deseo sexual (libido).
Salud y prevención: Conocer para cuidar
Entender el sistema reproductor masculino no es solo teoría; es la base para una salud reproductiva y general óptima. Algunos aspectos a considerar:
- Autoexploración testicular: Es recomendable que, a partir de la adolescencia, los jóvenes se familiaricen con la forma y textura normal de sus testículos para detectar cualquier bulto, hinchazón o cambio, que podría ser un signo precoz de problemas como el cáncer de testículo, uno de los más curables si se diagnostica a tiempo.
- Enfermedades de transmisión sexual (ETS): El uso del preservativo es la barrera más eficaz para proteger este sistema de infecciones como la gonorrea, la clamidia o el VIH, que pueden causar infertilidad o problemas de salud graves.
- Problemas comunes: La hiperplasia benigna de próstata (agrandamiento no canceroso muy común con la edad), la prostatitis (inflamación) y los trastornos de la erección son afecciones médicas tratables que requieren consultar con un profesional de la salud sin tabúes.
- Infertilidad masculina: Puede deberse a múltiples factores (bajo recuento de espermatozoides, mala movilidad, obstrucciones, etc.) y hoy en día tiene diversas opciones de diagnóstico y tratamiento.
El sistema reproductor masculino es, por tanto, un sistema integrado que refleja el perfecto equilibrio entre la anatomía, la fisiología y la endocrinología. Su correcto funcionamiento es sinónimo de salud y bienestar en una de las facetas más importantes de la vida humana.
Takeaways clave y reflexión final:
- Doble función testicular: Los testículos son fábricas de espermatozoides (túbulos seminíferos) y de hormonas (células de Leydig).
- El semen es un cóctel complejo: Lo forman espermatozoides y los fluidos de las vesículas seminales, próstata y glándulas de Cowper, cada uno con una función crucial (energía, movilidad, protección).
- La espermatogénesis es un proceso continuo y largo: Conlleva mitosis, meiosis y una diferenciación celular extrema para crear células especializadas y móviles.
- Todo se rige por el eje hormonal Hipotálamo-Hipófisis-Testículo: La testosterona es la hormona ejecutora final, responsable de los caracteres sexuales y de la propia espermatogénesis.
- La salud reproductiva es parte de la salud global: Requiere conocimiento, prevención (autoexploración, protección frente a ETS) y una actitud proactiva para consultar ante cualquier anomalía.
Conocer el sistema reproductor masculino es entender uno de los pilares de la biología humana. Te convierte en un experto en el funcionamiento de tu propio cuerpo, permitiéndote apreciar su complejidad y asumir la responsabilidad de cuidarlo. Recuerda que la reproducción no es un hecho aislado, sino el resultado de un sistema perfectamente engranado que ha evolucionado para garantizar la continuidad de la vida.